Wundarten
Eine Wunde ist eine Zellschädigung der Haut, die einhergeht mit Zerstörung oder Trennung von körpereigenen Gewebe. Dies ist ein krankhafter Zustand, der oft mit einem Verlust des Gewebes und einer Einschränkung der Funktion verbunden ist.
Man unterscheidet 3 Arten der Wunde:
• traumatische Wunden
• iatrogene Wunden
• chronische Wunden
Zu den traumatischen Wunden zählen:
1.) mechanischen Verletzungen, wie z.B. die wund Erkennung
• Schürfwunde • Schnittwunde • Stichwunde • Risswunde • Bisswunde
• Quetschwunde • Platzwunde • Schusswunde • Ablederungen • Amputationen
2.) thermischen Verletzungen, wie z.B. bei:
• Verbrennungen (hierzu zählt die Stromverletzung) • Erfrierungen
3.) chemische Verletzungen, wie z.B. bei:
• Verätzungen durch Säuren • Verätzungen durch Laugen • Verätzungen durch Gase
4.) strahlenbedingte Wunden
Zu den iatrogenen Wunden zählen:
• die nach operativen Eingriffen und/oder diagnostischen bzw. therapeutischen Zwecken entstehen. Dazu gehören z.B. Inzisionen, Punktionen, Gewebeentnahmen (Spalthaut) und Laserbehandlungen.
Zu den chronischen Wunden zählen alle:
• die unter fach- und sachgerechter Therapie keine Tendenz zur Heilung zeigen. Meist liegt dann eine schwerwiegende Grunderkrankung vor. Dazu können noch beeinflussende Störfaktoren beitragen. Zudem stellen sich meist auch noch andere Begleitfaktoren ein.
Ursachen
Die Entstehung einer Wunde ist für die weitere Behandlung und die Heilungsaussichten sehr bedeutend. Der Übergang von einer akuten, gut heilenden Wunde zu einer chronischen Wunde kann fließend in jeder Wundheilungsphase geschehen. Eine Wunde wird als chronisch bezeichnet, wenn sie nach 4 – 12 Wochen unter fachgerechter Therapie keine Tendenz zur Heilung zeigt. Meist liegt dann eine schwerwiegende Grunder krankung vor. Dazu können noch beeinflussende Störfaktoren beitragen. Zudem stellen sich meist auch noch andere Begleitfaktoren ein.
Die möglichen Grunderkrankungen.
Ursachen können zum Beispiel sein:
• ein Venenleiden (CVI – chronisch venöse Insuffizienz)
• Liegeprobleme mit zu hohem Druck an exponierten Körperstellen (Dekubitus)
• diabetische Ulzerationen (DFS – diabetisches Fußsyndrom)
• ein Lymphödem, ein Lipödem oder Kombination von beiden
• eine Infektion
• rheumatische Erkrankungen
• die arterielle Verschlußkrankheit (pAVK – periphere arterielle Verschlußkrankheit)
• das Postthrombotisches Syndrom (PTS)
• und noch vieles mehr
Die Ursachen einzeln und die beeinflussenden Faktoren:
• ein Venenleiden (CVI – chronisch venöse Insuffizienz)
Dies ist ein Zustand , der sich aufgrund verschiedener Venenleiden z.B. einer Venen schwäche (Insuffizienz) bildet, meist sind die Ursachen die Krampfadern (Varizen), Venenklappen erfüllen nicht mehr ausreichend ihre Aufgabe, das Blut Richtung Herz zu transportieren
• Liegeprobleme mit zu hohem Druck an exponierten Körperstellen (Dekubitus).
Schädigung der verschiedenen Haut- und Gewebeschichten durch zu wenig Lagerung des Patienten, Hier sind die entscheidenden Faktoren Zeit , Druck und Disposition (weitere Risikofaktoren), zusätzliche Einflussfaktoren sind Reibung und Scherkräfte
• diabetische Ulzerationen (DFS – diabetisches Fußsyndrom).
Grunderkrankung ist der Diabetes mellitus, der wiederum zu sensorischen, motorischen und autonomen Nervenschädigungen führt (PNP – Polyneuropathie) dadurch ergeben sich Wunden, die der Patient nicht spüren kann,
• ein Lymphödem, ein Lipödem oder Kombination von beiden.
Angeborene Missbildungen oder erworbene Störungen der Lymphgefäße - dadurch kommt es zu einer Abflussstörung und Stauung der Lymphe im Zwischenzellraum der Lederhaut. Eine Erkrankung des Unterhautfettgewebes ist das Lipödem, das wichtigste Symptom ist hier das Ödem
• rheumatische Erkrankungen / Vaskulitis.
Grund sind hier die rheumatischen Erkrankungen, sowie entzündliche Erkrankungen der Gefäße die zu einer Wunde führen können
• eine Infektion
Komplikation in der Wundheilung, durch Erreger entsteht eine infizierte Hautstelle, die mit Zelluntergang und Zellzerstörung der Haut einhergeht
Cave : Entstehung einer Blutvergiftung (Sepsis)
• die arterielle Verschluss Krankheit (pAVK – periphere arterielle Verschluss Krankheit)
Hier besteht eine teilweise Verengung bis zum kompletten Verschluss von den herz- entfernten (peripheren) Arterien – dadurch geringere bis keine Durchblutung der Extremitäten (Hände und Füße)
• das Postthrombotisches Syndrom (PTS)
Ist ein Symptomkomplex, welcher sich nach einer akuten, tiefen Beinvenenthrombose entwickelt, d.h. Zustand nach Entstehung eines Blutgerinnsel in der Vene, Entzündung der Venenwand als auch der Venenklappen und damit auch die Veränderung der benachbarten Lymphgefäße
• und noch vieles mehr
Hierzu zählen z.B. die tumorösen, strahlenbedingte oder sonstige Wunden siehe Wundarten
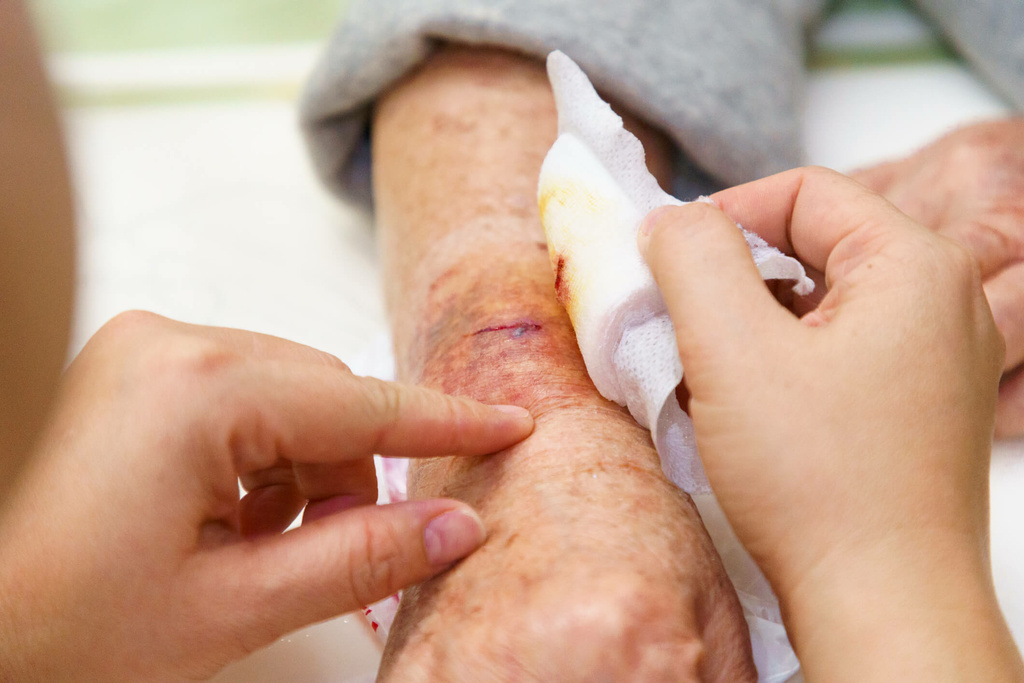
Wunden richtig Erkennen
Um überhaupt einen Ansatz zu haben, ist es in erster Linie einmal wichtig, die Wunde richtig zu erkennen und danach zu therapieren. Wir sprechen hier von der Wundbeurteilung. Die Wundbeurteilung ist Vorraussetzung zur Einschätzung des Heilungsverlaufes und zur Planung therapeutischer Maßnahmen.
Wie beurteile ich eine Wunde richtig ?
Zu der Wundbeurteilung sollten alle Sinne genutzt werden. Hierzu gehören vor allem das Auge als Sinnesorgan, der Tastbefund und der Geruch einer Wunde. Sehen wir eine Wunde, wird zuerst die Wundabdeckung und der Deckverband begutachtet. Dann kann man die Entscheidung treffen, ob das Verbandsintervall korrekt ist. Zudem wird die abgesonderte Flüssigkeitsmenge der Wunde abgeschätzt. Durch Einstufung der Wundhei lungsphase, erkennen der Gewebestrukturen und der Gewebevitalität wird das Bild der Wunde deutlicher. Eine Begutachtung der Wundumgebung und der Hautverhältnisse, das Erkennen von Infektzeichen und lokalisationsbedingten Besonderheiten plus eine gesamte Erfassung der Wundur sache, dazu mit dem Aspekt der eingehenden Anamnese + Patienteninformation runden die gute Wundbeurteilung ab. Es gibt viele Systeme nach dem eine Wunde eingeschätzt werden kann.
Exsudation der Wunde :
Wir können die Menge der Flüssigkeit von der Wunde nur abschätzen. Dennoch gibt es eine Einteilung :
Von keine über wenig/mäßige geht es zu mittel dann zu viel. Wichtig hier ist der Charakter, also ob es dünnflüssig , zähflüssig oder schleimig ist.
Meine Augen beurteilen die Farbe der Sekretion :
Ist diese klar (man spricht hier von serös), trübe/ milchig, blutig oder sogar eitrig- gelblich, bräunlich /blutig – serös oder doch grünlich.
Der Geruch ist mitentscheidend :
Ist er vorhanden ? Es kann süßlich , stinkend und stark übelriechend sein.
Infektion der Wundumgebung :
Ist eine Infektion der Wunde sichtbar ? Es sind 4 Zeichen an das man diese erkennt. Das wären Rötung, Schmerz, Schwellung und die Temperatur.
Subjektive Symptomatik :
Dazu zählt vorwiegend der Schmerz. Die Schmerzintensivität, -dauer und -art (stechend, pochend, ziehend, klopfend) kann man auf einer Schmerzskala eingruppieren. Es gibt viele Arten von Schmerzskalen. Manche nehmen die Smiley zu Hilfe (bei Kindern sehr beliebt), andere behelfen sich mit der 1-10 Skala. Dabei bedeutet 1 fast gar kein Schmerz und 10 die stärksten, die nicht mehr auszuhalten sind. Hinzu kommt der Juckreiz -Auszuschließen ist hier eine Allergie. Patienten empfinden den Juckreiz meist als sehr unangenehm. Außerdem wird durch Kratzen der juckenden Stellen oft zusätzlich die Haut geschädigt. Zudem können Ödeme ein starkes Spannungsgefühl auslösen.
Wundheilung
Unter dem Begriff „Wunde“ werden jegliche mit Gewebezerstörung und -verlust einhergehende Zusammenhangstrennungen von Gewebe definiert. Die Vereinigung durchtrennter Gewebe erfolgt zunächst durch gleichartige Gewebereaktionen, die unter dem Begriff „Wundheilung“ zusammen gefasst werden. Die Wundheilung gehört zu den erhaltenden Funktionen des Organismus, der auf die Eventualität einer Verwundung vorprogrammiert ist.
Der Verschluss eines Gewebedefektes kann über zwei grundlegende Mechanismen realisiert werden :
- Regeneration (gewebespezifischer Ersatz, ursprünglicher Zustand von Struktur und Funktion wird wiederhergestellt, z.B. Blut, oberflächige Hautabschürfungen, Schleimhaut)
- Reparation (unspezifischer Ersatz, Narbe)
Eine Wundheilung findet erst ab 28°C statt, da ab dieser Temperatur die Zellteilung (Mitose) beginnt. Deshalb stellt ein feucht-warmes Milieu die optimale Grundlage für die Wundheilung dar. Die Wundheilung ist ein dynamisches Geschehen mit Phasen, in denen Material abgebaut wird (katabole Phase) und aufgebaut wird (anabole Phase). Sehen wir uns doch die Wundheilung im Einzelnen an, um es als Grundlage besser zu verstehen.
Welche Formen der Wundheilung gibt es ?
Sie werden in 3 Formen der Wundheilung eingeteilt :
- die epitheliale Wundheilung (oberflächig)
- die primäre Wundheilung
- die sekundäre Wundheilung
Bei der epithelialen Wundheilung ist die Wunde oberflächig z.B. die Schürfwunde, d.h. es wurde nur die Oberhaut (Epidermis) verletzt. Dies führt zu einer regenerativen Wundheilung ( Heilung ohne Defekt an Struktur und Funktion). Es kann beobachtet werden, dass diese Wunden unter einem Schorf abheilen. Die Hautzellen haben die Kraft sich zu regenerieren und die Wunde heilt vollständig und innerhalb von wenigen Tagen ohne Narbe ab.
Bei der primären Wundheilung handelt es um chirurgische oder frischen (nicht älter als 4-6 Stunden), komplikationsfreien, nicht infektiöse abheilende Wunden. Die Wundränder sind dicht nebeneinander, gleichmäßig, glatt durchtrennt (z.B. Schnittwunde). Die aseptische Reaktion der Wunde ist innerhalb von wenigen (3-5) Tagen abgeschlossen. Durch die Blutgerinnung entsteht ein Blutkuchen auf der Oberfläche. Bei einer unbedeckten Wunde trocknet er zu einem Wundschorf, der als natürlicher Wundverband anzusehen ist. Durch viele verschiedene Körperzellen (Leukozyten, Makrophagen, Fibroblasten...) wird der Wundspalt geschlossen. Dies führt zu einer reparativen Wundheilung (Heilung mit einer evtl. Funktionsstörung und einer Narbe - zuerst rosa danach verblasst sie).
Die sekundäre Wundheilung setzt ein, wenn eine primäre Wundheilung nicht möglich ist. Dazu zählen alle infektionsgefährdeten, infizierten, großflächigen Wunden, Verbrennungen und chronischen Wunden, bei der eine oder mehrere Erkrankungen zu Grunde liegen. Als chronische Wunde wird bezeichnet, wenn sie nach 4 – 12 Wochen unter fach– und sachgerechter Therapie nicht heilt.
Die Aufgabe dieses Heilvorganges ist die Auffüllung eines Gewebedefektes mit Granulationsgewebe. Erst nachdem der Gewebedefekt aufgefüllt ist, kann die Überhäutung (Reepithelialisierung) stattfinden. Im Gegensatz zur primären Wundheilung beansprucht die sekundäre Heilung eine längere Heildauer, es kommt meist zu größeren Einbußen in der Morphologie sowie in der Funktion des verwundeten Gewebes. Die Behandlung einer sekundär heilenden Wunde muss mehr Aufmerksamkeit als einer primär heilenden Wunde gewidmet werden, da es während jeder Wundheilungsphase zu Wundheilungstörungen kommen kann. Denn das neugebildete Gewebe ist außerordentlich zerbrechlich und muss vor einer Traumatisierung (z.B. beim Verbandwechsel) durch geeignete Wundauflagen geschützt werden.
Sehen wir uns noch die 4 Wundheilungsphasen genauer an :
Unterteilung der Wundphasen :
1.) Sekretions-, Reinigungs- oder Exudationsphase (nach ca.3 Tagen abgeschlossen) Blutung, Auffüllung mit Wundsekret (Blut und Lymphe), kurzzeitige Engstellung der verletzten Gefäße, Ausschwemmung von Bakterien und Zelltrümmer, Aktivierung des Gerinnungssystems bei der letztendlich das Fibrinnetz ausgebildet wird.
2.) Resorptive Phase (läuft ineinandergreifend mit der 1.Phase) Phagozytose, Auflösung und Abräumung aller geschädigten und toten Zellen, Abbau von nekrotischen Wundrändern und Fibringerinnsel durch körpereigene Zellen (Makrophagen und Granulozyten), Abgabe der Wachstumsfaktoren von Leukozyten für weitere an der Wundheilung beteiligten Zellen.
3.) Granulations- oder Proliferationsphase (ab dem 2.Tag bis ca. 14 Tage) Auffüllung der Substanzverluste durch neu entstehendes Gewebe, Neuansiedlungvon Zellen, Produktion von Kollagen dadurch Festigung des neu enstandenen Gewebes, Ausbildung der Kapillaren für neue Blutgefäße dadurch typisches Aussehen (tiefrot, gekörnt, feucht glänzend) der Wunde
CAVE : Das neugebildete Gewebe ist außerordentlich zerbrechlich,sollte feucht gehalten werden und muss vor einer Traumatisierung (z.B. beim Verbandwechsel) durch geeignete Wundauflagen geschützt werden !!!
4.) Regenerations-, reparative- oder Epithelisierungsphase (ab dem 4. Tag bis ca. 21 Tage) Ausbildung von faserreichem Narbengewebe, Wasserverlust + Gefäßrückbildung dadurch Einwanderung von Hautzellen vom Wundrand herkommend möglich, Verdickung der Zellschicht führt zu einem vollständigen Wundverschluß
Bei der Heilung von chronischen Wunden laufen die aufgeführten Wundheilungsphasen wesentlich langsamer ab (bis Wochen, Monate, Jahre). Wichtig bei chronischen Wunden ist die Klärung der Ursachen und die damit verbundene Ursachen - Therapie !!